Syok merupakan suatu keadaan patofisiologis dinamik yang terjadi apabila oxygen delivery ke mitokondria sel di
seluruh tubuh manusia tidak mencukupi kebutuhan oxygen consumption. Akibat dari ketidakadekuatan tersebut, metabolisme energi sel menjadi anaerobik. Keadaan ini hanya
dapat ditoleransi tubuh dalam jangka waktu tertentu, selanjutnya dapat timbul
kerusakan irreversible pada organ
vital.1
Pada tingkat multiseluler, tidak
semua jaringan dan organ secara klinis akan terganggu akibat kurangnya oksigen ketika syok. Alfred Blalock membagi syok menjadi 4 yaitu syok hipovolemik, syok kardiogenik, syok septik, syok neurogenik.2,3
Diseluruh dunia terdapat sekitar 6-20 juta kematian tiap
tahunnya akibat syok, meskipun penyebabnya berbeda tiap-tiap negara.4
Diagnosa adanya syok harus didasarkan pada data-data baik klinis
maupun laboratorium yang jelas, yang merupakan akibat dari kurangnya perfusi pada jaringan. Syok bersifat progresif dan akan terus memburuk jika tidak segera
ditangani. Syok mempengaruhi kerja organ-organ vital dan penanganannya
memerlukan pemahaman tentang patofisiologi syok.5 Penatalaksanaan syok dilakukan seperti pada
penderita trauma umumnya yaitu primary
survey ABCDE. Tatalaksana syok bertujuan memperbaiki gangguan fisiologik
dan menghilangkan faktor penyebab.4
A. Definisi
Syok adalah keadaan darurat yang disebabkan kqrena kegagalan perfusi darah ke jaringan, sehingga mengakibatkan gangguan metabolisme sel. Kematian karena syok dapat terjadi bila keadaan ini menyebabkan gangguan nutrisi dan metabolism sel. Terapi syok bertujuan untuk memperbaiki gangguan fisiologik dan menghilangkan faktor penyebab. Syok sirkulasi dianggap sebagai rangsang paling hebat dari hipofisis adrenalin sehingga menimbulkan akibat fisiologi dan metabolisme yang besar. Syok didefinisikan juga sebagai tidak adekuatnya volume darah sirkulasi yang mengurangi perfusi, pertama pada jaringan nonvital (kulit, jaringan ikat, tulang, otot) kemudian ke organ vital (otak, jantung, paru- paru, dan ginjal). Syok atau renjatan merupakan suatu keadaan patofisiologis dinamik yang dapat mengakibatkan hipoksia jaringan dan sel.5
B. Etiologi
Syok hipovolemik disebabkan karena tubuh :5
1. Kehilangan darah/syok hemoragik
Hemoragik eksternal : trauma, perdarahan
gastrointestinal
Hemoragik internal : hematoma, hematotoraks
2. Kehilangan plasma :
luka bakar
3. Kehilangan cairan dan
elektrolit
Eksternal : muntah, diare, keringat yang
berlebih
Internal : asites, obstruksi usus
C. Patofisiologi
 Syok
menunjukkan perfusi jaringan yang tidak adekuat. Hasil akhirnya berupa lemahnya
aliran darah (petunjuk umum), walaupun ada bermacam-macam
penyebab. Syok dihasilkan oleh disfungsi empat sistem yang terpisah namun
saling berkaitan yaitu: jantung, volume darah, resistensi arteriol (beban akhir),
dan kapasitas vena. Jika ada salah satu faktor ini bermasalah dan faktor lain tidak
dapat melakukan kompensasi maka akan terjadi syok. Awalnya tekanan darah arteri
mungkin normal sebagai kompensasi peningkatan isi sekuncup dan curah jantung.
Jika syok berlanjut, curah jantung menurun dan vasokontriksi perifer akan meningkat.
Syok
menunjukkan perfusi jaringan yang tidak adekuat. Hasil akhirnya berupa lemahnya
aliran darah (petunjuk umum), walaupun ada bermacam-macam
penyebab. Syok dihasilkan oleh disfungsi empat sistem yang terpisah namun
saling berkaitan yaitu: jantung, volume darah, resistensi arteriol (beban akhir),
dan kapasitas vena. Jika ada salah satu faktor ini bermasalah dan faktor lain tidak
dapat melakukan kompensasi maka akan terjadi syok. Awalnya tekanan darah arteri
mungkin normal sebagai kompensasi peningkatan isi sekuncup dan curah jantung.
Jika syok berlanjut, curah jantung menurun dan vasokontriksi perifer akan meningkat.
Menurut patofisiologinya, syok terbagi atas 3 fase yaitu:5
- Fase Kompensasi
- Fase Progresif
- Fase Irrevesibel/Refrakter
Gagal sistem kardiorespirasi,
jantung tidak mampu lagi memompa darah yang cukup, paru menjadi kaku, timbul
edema interstisial, daya respirasi menurun, dan akhirnya anoksia dan
hiperkapnea.
Penyebab
syok hipovolemik yang paling umum adalah perdarahan mukosa saluran cerna dan
trauma berat. Penyebab perdarahan terselubung adalah antara lain trauma abdomen
dengan ruptur aneurisma aorta, ruptur limpa atau ileus obstruksi, dan
peritonitis. Secara klinis syok hipovolemik ditandai oleh volume cairan
intravaskuler yang berkurang bersama-sama penurunan tekanan vena sentral,
hipotensi arterial, dan peningkatan tahanan vaskular sistemik. Respon jantung
yang umum adalah berupa takikardia, Respon ini dapat minimal pada orang tua
atau karena pengaruh obat-obatan. Gejala yang ditimbulkan bergantung pada
tingkat kegawatan syok.
D. Diagnosis
a. Anamnesis
Pada
pasien dengan kemungkinan syok akibat hipovolemik, riwayat penyakit penting
untuk menentukan penyebab yang mungkin dan untuk penanganan lansung. Syok
hipovolemik akibat kehilangan darah dari luar biasanya nyata dan mudah
didiagnosis. Perdarahan dalam kemungkinan tidak nyata, seperti pasien hanya
mengeluhkan kelemahan, letargi, atau perubahan status mental.7
Gejala-gejala
syok seperti kelemahan, penglihatan kabur, dan kebingungan, sebaiknya dinilai
pada semua pasien. Pada pasien trauma, menentukan mekanisme cedera dan beberapa
informasi lain akan memperkuat kecurigaan terhadap cedera tertentu (misalnya,
cedera akibat tertumbuk kemudi kendaraan, gangguan kompartemen pada pengemudi
akibat kecelakaan kendaraan bermotor). Jika sadar, pasien mungkin dapat menunjukkan
lokasi nyeri.Tanda vital, sebelum dibawa ke unit gawat darurat sebaiknya
dicatat. Nyeri dada, perut, atau punggung mungkin menunjukkan gangguan pada
pembuluh darah.Tanda klasik pada aneurisma arteri torakalis adalah nyeri yang
menjalar ke punggung. Aneurisma aorta abdominalis biasanya menyebabkan nyeri
perut, nyeri punggung, atau nyeri panggul.7,8
Pada
pasien dengan perdarahan gastrointestinal, mengumpulan keterangan tentang
hematemesis, melena, riwayat minum alkohol, penggunaan obat anti-inflamasi non
steroid yang lama, dan koagulopati (iatrogenik atau selainnya) adalah sangat
penting.9
- Kronologi muntah dan hematemesis harus ditentukan.
- Pada pasien dengan hematemesis setelah episode berulang muntah yang hebat kemungkinan mengalami Sindrom Boerhaave atau Mallory-Weiss tear, sedangkan pasien dengan riwayat hematemesis sejak sejak awal kemungkinan mengalami ulkus peptik atau varises esophagus.
b. Pemeriksaan Fisik
Pemeriksaan
fisik seharusnya selalu dimulai dengan penanganan jalan napas, pernapasan, dan
sirkulasi. Ketiganya dievaluasi dan distabilkan secara bersamaan, sistem
sirkulasi harus dievaluasi untuk tanda-tanda dan gejala-gejala syok. Jangan
hanya berpatokan pada tekanan darah sistolik sebagai indikator utama syok; hal
ini menyebabkan diagnosis lambat. Mekanisme kompensasi mencegah penurunan
tekanan darah sistolik secara signifikan hingga pasien kehilangan 30% dari
volume darah. Sebaiknya nadi, frekuensi pernapasan, dan perfusi kulit lebih
diperhatikan. Juga, pasien yang mengkonsumsi beta bloker mungkin tidak
mengalami takikardi, tanpa memperhatikan derajat syoknya.10
Klasifikasi
perdarahan telah ditetapkan, berdasarkan persentase volume darah yang hilang.
Namun, perbedaan antara klasifikasi tersebut pada pasien hipovolemik sering
tidak nyata. Penanganan sebaiknya agresif dan langsung lebih berkaitan pada
respon terapi dibandingkan klasifikasi awal.10
Pada
pasien dengan trauma, perdarahan biasanya dicurigai sebagai penyebab dari syok.
Namun, hal ini harus dibedakan dengan penyebab syok yang lain. Diantaranya
tamponade jantung (bunyi jantung melemah, distensi vena leher), tension pneumothorax (deviasi trakea,
suara napas melemah unilateral), dan trauma medulla spinalis (kulit hangat,
jarang takikardi, dan defisit neurologis).8
Ada
empat daerah perdarahan yang mengancam jiwa meliputi: dada, perut, paha, dan
bagian luar tubuh.7,8
1. Dada
sebaiknya diauskultasi untuk mendengar bunyi pernapasan yang melemah, karena
perdarahan yang mengancam hidup dapat berasal dari miokard, pembuluh darah, atau
laserasi paru
2. Abdomen
seharusnya diperiksa untuk menemukan jika ada nyeri atau distensi, yang
menunjukkan cedera intraabdominal.
3. Kedua paha harus diperiksa jika terjadi
deformitas atau pembesaran (tanda-tanda fraktur femur dan perdarahan dalam
paha).
4. Seluruh tubuh
pasien seharusnya diperiksa untuk melihat jika ada perdarahan luar.
Pada
pasien tanpa trauma, sebagian besar perdarahan berasal dari abdomen. Abdomen
harus diperiksa untuk mengetahui adanya nyeri, distensi, atau bruit. Mencari
bukti adanya aneurisma aorta, ulkus peptikum, atau kongesti hepar. Juga periksa
tanda-tanda memar atau perdarahan.7
Pada
pasien hamil, dilakukan pemeriksaan dengan speculum steril. Meskipun, pada
perdarahan trimester ketiga, pemeriksaan harus dilakukan sebagai double set-up di ruang operasi. Periksa
abdomen, uterus,atau adneksa.7
Penyebab-penyebab
syok hemoragik adalah trauma, pembuluh darah, gastrointestinal, atau
berhubungan dengan kehamilan.11
- Penyebab trauma dapat terjadi oleh karena trauma tembus atau trauma benda tumpul. Trauma yang sering menyebabkan syok hemoragik adalah sebagai berikut: laserasi dan ruptur miokard, laserasi pembuluh darah besar, dan perlukaan organ padat abdomen, fraktur pelvis dan femur, dan laserasi pada tengkorak.
- Kelainan pada pembuluh darah yang mengakibatkan banyak kehilangan darah antara lain aneurisma, diseksi, dan malformasi arteri-vena.
- Kelainan pada gastrointestinal yang dapat menyebabkan syok hemoragik antara lain: perdarahan varises oesofagus, perdarahan ulkus peptikum, Mallory-Weiss tears, dan fistula aortointestinal.
- Kelainan yang berhubungan dengan kehamilan, yaitu kehamilan ektopik terganggu, plasenta previa, dan solutio plasenta. Syok hipovolemik akibat kehamilan ektopik umum terjadi. Syok hipovolemik akibat kehamilan ektopik pada pasien dengan tes kehamilan negatif jarang terjadi, tetapi pernah dilaporkan.
c. Pemeriksaan Laboratorium
Setelah anamnesis dan pemeriksaan fisik dilakukan, langkah
diagnosis selanjutnya tergantung pada penyebab yang mungkin pada hipovolemik,
dan stabilitas dari kondisi pasien itu sendiri.7
Pemeriksaan laboratorium
awal yang sebaiknya dilakukan antara lain:8,10
a. Hemoglobin dan hematokrit
Pada fase
awal renjatan syok karena perdarahan kadar Hb dan hematokrit masih tidak
berubah, kadar Hb dan hematokrit akan menurun sesudah perdarahan berlangsung
lama, karena proses autotransfusi. Hal ini tergantung dari kecepatan hilangnya
darah yang terjadi. Pada syok karena kehilangan plasma atau cairan tubuh
seperti pada dengue fever atau diare
dengan dehidrasi akan terjadi haemokonsentrasi.
b. Urin
Produksi urin
akan menurun, lebih gelap dan pekat. Berat jenis urin menigkat >1,020.
Sering didapat adanya proteinuria
c. Pemeriksaan
analisa gas darah
pH, PaO2,
PaCO2 dan HCO3 darah menurun. Bila proses berlangsung terus maka proses
kompensasi tidak mampu lagi dan akan mulai tampak tanda-tanda kegagalan dengan
makin menurunnya pH dan PaO2 dan meningkatnya PaCO2 dan HCO3. Terdapat
perbedaan yang jelas antara PO2 dan PCO2 arterial dan vena.
d. Pemeriksaan
elektrolit serum
Pada renjatan
sering kali didapat adanya gangguan keseimbangan elektrolit seperti
hiponatremi, hiperkalemia, dan hipokalsemia terutama pada penderita dengan
asidosis
e. Pemeriksaan
fungsi ginjal pemeriksaan BUN (Blood urea
nitrogen) dan serum kreatinin penting pada renjatan terutama bila ada
tanda-tanda gagal ginjal
f. Pemeriksaan
faal hemostasis
g. Pemeriksaan
yang lain untuk menentukan penyebab penyakit primer
Pemeriksaan Radiologi
Pasien dengan hipotensi dan/atau kondisi tidak stabil harus
pertama kali diresusitasi secara adekuat. Penanganan ini lebih utama daripada
pemeriksaan radiologi dan menjadi intervensi segera dan membawa pasien cepat ke
ruang operasi.1
Langkah diagnosis pasien dengan trauma, dan tanda serta gejala
hipovolemia langsung dapat ditemukan kehilangan darah pada sumber perdarahan.
Pasien trauma dengan syok hipovolemik membutuhkan pemeriksaan ultrasonografi di
unit gawat darurat jika dicurigai terjadi aneurisma aorta abdominalis. Jika
dicurigai terjadi perdarahan gastrointestinal, sebaiknya dipasang selang nasogastrik,
dan gastric lavage harus dilakukan. Foto polos dada posisi tegak dilakukan jika
dicurigai ulkus perforasi atau Sindrom Boerhaave. Endoskopi dapat dilakukan
(biasanya setelah pasien tertangani) untuk selanjutnya mencari sumber
perdarahan.7
Jika dicurigai terjadi diseksi dada karena mekanisme dan penemuan
dari foto polos dada awal, dapat dilakukan transesofageal echocardiography,
aortografi, atau CT-scan dada.
Jika dicurigai terjadi cedera abdomen, dapat dilakukan pemeriksaan
FAST (Focused Abdominal Sonography for
Trauma) yang bisa dilakukan pada pasien yang stabil atau tidak stabil.
CT-Scan umumnya dilakukan pada pasien yang stabil. Jika dicurigai fraktur
tulang panjang, harus dilakukan pemeriksaan radiologi.8
Tes kehamilan sebaiknya dilakukan pada semua pasien perempuan usia
subur. Jika pasien hamil dan sementara mengalami syok, konsultasi bedah dan
ultrasonografi pelvis harus segera dilakukan pada pelayanan kesehatan yang
memiliki fasilitas tersebut. Syok hipovolemik akibat kehamilan ektopik sering terjadi.
Syok hipovolemik akibat kehamilan ektopik pada pasien dengan hasil tes
kehamilan negatif jarang, namun pernah dilaporkan.8
E. Differensial diagnosis 8
- Solusio plasenta Kehamilan ektopik
- Aneurisma abdominal Perdarahan post partum
- Aneurisma thoracis Trauma pada kehamilan
- Fraktur femur Syok hemoragik
- Fraktur pelvis Syok hipovolemik
- Gastritis dan ulkus peptikum Toksik
- Plasenta previa
Keadaan
syok hipovolemia biasanya terjadi berbarengan dengan kecelakaan sehingga
diperlukan tatalaksana prehospital untuk mencegah timbulnya komplikasi,
transfer pasien ke rumah sakit harus cepat, tatalaksana awal di tempat kejadian
harus segera dikerjakan. Pada perdarahan eksternal yang jelas, dapat dilakukan
penekanan langsung untuk mencegah kehilangan darah yang lebih banyak lagi.12
Prinsip pengelolaan dasar adalah menghentikan perdarahan dan mengganti
kehilangan volume.13
I. Penatalaksanaan awal
A.
Pemeriksaan jasmani 13,14
Meliputi
penilaian ABCDE, serta respon penderita terhadap terapi, yakni melalui
tanda-tanda vital, produksi urin dan tingkat kesadaran.
Airway dan Breathing
Tujuan:
menjamin airway yang paten dengan cukupnya pertukaran ventilasi dan oksigenasi.
Diberikan tambahan oksigen untuk mempertahankan saturasi >95%. Pada pasien
cedera servikal perlu dilakukan imobilisasi. Pada pasien dengan syok
hipovolemik memberikan ventilasi tekanan positif dapat mengakibatkan terjadinya
penurunan aliran balik vena, cardiac output, dan memperburuk syok. Untuk
memfasilitasi ventilasi maka dapat diberikan oksigen yang sifat alirannya high flow. Dapat diberikan dengan
menggunakan non rebreathing mask sebanyak 10-12 L/menit.12
Sirkulasi
Kontrol pendarahan dengan:
-
Mengendalikan pendarahan
-
Memperoleh akses intravena yang cukup
-
Menilai perfusi jaringan
Pengendalian
pendarahan:
Dari luka luar à tekanan langsung pada
tempat pendarahan (balut tekan).
Pendarahan patah tulang pelvis dan ekstremitas bawah à PASG (Pneumatic Anti Shock Garment).
Pendarahan internal à operasi
Posisi pasien juga dapat mempengaruhi sirkulasi. Pada pasien
dengan hipotensi dengan menaikkan kakinya lebih tinggi dari kepala dan badannya
akan meningkatkan venous return. Pada
pasien hipotensi yang hamil dengan cara memiringkan posisinya ke sebelah kiri
juga meningkatkan aliran darah balik ke jantung.
Disability : pemeriksaan neurologi
Menentukan
tingkat kesadaran, pergerakan mata dan respon pupil, fungsi motorik dan
sensorik. Manfaat: menilai perfusi otak, mengikuti perkembangan kelainan neurologi
dan meramalkan pemulihan.
Exposure : Pemeriksaan lengkap
Pemeriksaan
lengkap terhadap cedera lain yang mengancam jiwa serta pencegahan terjadi
hipotermi pada penderita.
Dilatasi Lambung: dekompresi
Dilatasi
lambung pada penderita trauma, terutama anak-anak mengakibatkan terjadinya
hipotensi dan disritmia jantung yang tidak dapat diterangkan. Distensi lambung
menyebabkan terapi syok menjadi sulit. Pada penderita yang tidak sadar,
distensi lambung menyebabkan resiko aspirasi isi lambung. Dekompresi dilakukan
dengan memasukkan selang melalui mulut atau hidung dan memasangnya pada
penyedot untuk mengeluarkan isi lambung.
Pemasangan kateter urin
Memudahkan penilaian adanya hematuria dan evaluasi perfusi
ginjal dengan memantau produksi urin.
Kontraindikasi:
darah pada uretra, prostat letak tinggi, mudah bergerak.
B.
Akses pembuluh darah13
Harus segera didapatkan akses ke
pembuluh darah. Paling baik dengan 2 kateter intravena ukuran besar, sebelum
dipertimbangkan jalur vena sentral. Kateter yang digunakan adalah kateter
pendek dan kaliber besar agar dapat memasukkan cairan dalam jumlah besar.
Tempat terbaik jalur intravena orang dewasa adalah lengan bawah. Bila tidak
memungkinkan digunakan akses pembuluh sentral atau melakukan venaseksi. Pada anak-anak < 6 tahun,
teknik penempatan jarum intraosseus harus dicoba sebelum menggunakan jalur vena sentral. Selain itu, teknik intraoseus juga
dapat dilakukan pada pasien dewasa dengan hipotensi. 12 Jika kateter
vena telah terpasang, diambil darah untuk crossmatch,
pemeriksaan laboratorium, pemeriksaan toksikologi, serta tes kehamilan pada
wanita subur serta analisis gas darah arteri.
C.
Terapi Awal Cairan13, 15
Larutan elektrolit isotonik digunakan sebagai terapi cairan awal.
Jenis cairan ini mengisi intravaskuler dalam waktu singkat dan juga
menstabilkan volume vaskuler dengan mengganti volume darah yang hilang
berikutnya ke dalam ruang intersisial dan intraseluler. Larutan Ringer Laktat
adalah cairan pilihan pertama sedangkan NaCl
fisologis adalah pilihan kedua. Jumlah cairan yang diberikan
adalah berdasarkan hukum 3 untuk 1, yaitu memerlukan sebanyak 300 ml larutan
elektrolit untuk 100 ml darah yang hilang. Sebagai contoh, pasien dewasa dengan
berat badan 70 kg dengan derajat perdarahan III membutuhkan jumlah cairan sebanyak
4.410 cairan kristaloid. Hal ini didapat dari perhitungan [(BB x % darah untuk
masing-masing usia x % perdarahan) x 3],
yaitu [70 x 7% x 30% x 3].13 Jumlah darah pada dewasa adalah sekitar
7% dari berat badan, anak-anak sekitar 8-9% dari berat badan. Bayi sekitar
9-10% dari berat badan.16 Pemberian cairan ini tidak bersifat
mutlak, sehingga perlu dinilai respon penderita untuk mencegah kelebihan atau
kekurangan cairan. 13,17 Bila sewaktu
resusitasi, jumlah cairan yang diperlukan melebihi perkiraan, maka diperlukan
penilaian ulang yang teliti dan perlu mencari cedera yang belum diketahui atau
penyebab syok yang lain.
Singkatnya
untuk bolus cairan inisial dapat diberikan 1-2 L cairan kristaloid, pada pasien
anak diberikan 20 cc/kg BB
Pulihnya
tekanan darah menjadi normal, tekanan nadi dan denyut nadi merupakan tanda positif yang
menandakan bahwa perfusi sedang kembali ke keadaan normal, tetapi tidak memberi
informasi tentang perfusi organ.
B. Produksi urin
Jumlah produksi urin merupakan indikator penting untuk
perfusi ginjal. Penggantian volume yang memadai menghasilkan pengeluaran urin
sekitar 0,5 ml/kgBB/jam pada orang dewasa, 1 ml/kgBB/jam pada anak-anak dan 2
ml/kgBB/jam pada bayi. Jika jumlahnya kurang atau makin turunnya produksi
dengan berat jenis yang naik menandakan resusitasi yang tidak cukup.
C.
Keseimbangan Asam-Basa
Penderita
syok hipovolemik dini akan mengalami alkalosis pernafasan karena takipneu.
Alkalosis respiratorik disusul dengan asidosis metabolik ringan dalam tahap
syok dini tidak perlu diterapi. Asidosis metabolik yang berat dapat terjadi
pada syok yang terlalu lama atau berat. Asidosis yang persisten pada penderita
syok yang normothermic harus diobati
dengan cairan darah dan dipertimbangkan intervensi operasi untuk mengendalikan
pendarahan. Defisit basa yang diperoleh dari analisa gas darah arteri
dapat memperkirakan beratnya defisit perfusi yang akut.
III. Respon Terhadap
Resusitasi Cairan Awal
Respon penderita terhadap resusitasi awal
merupakan kunci untuk menentukan terapi berikutnya. Pola respon yang potensial
tersebut, dibagi dalam 3 kelompok:13
1.
Respon cepat
Penderita
cepat memberi respon ketika bolus cairan awal dan tetap hemodinamis normal
kalau bolus cairan awal selesai dan cairan kemudian diperlambat sampai
kecepatan maintenance.
2.
Respon sementara (transient)
Sebagian
besar penderita akan berespon terhadap pemberian cairan, namun bila tetesan
diperlambat hemodinamik menurun kembali karena kehilangan darah yang masih berlangsunya.
3.
Respon minimal atau tanpa respon
Walaupun sudah diberikan cairan dan darah cukup, tetap tanpa
respon, perlu operasi segera.
Perbedaan
masing-masingnya tampak pada tabel berikut.
Tabel 2.2 .Respon Terhadap Pemberian Cairan Awal 13
Respon Cepat
|
Respon Sementara
|
Tanpa Respon
|
|
Tanda vital
|
Kembali ke normal
|
Perbaikan sementara tek. Darah dan
nadi kemudian kembali turun
|
Tetap abnormal
|
Dugaan Kehilangan darah
|
Minimal (10-20%)
|
Sedang-masih ada (20-40%)
|
Berat (>40%)
|
Kebutuhan kristaloid
|
Sedikit
|
Banyak
|
Banyak
|
Kebutuhan darah
|
Sedikit
|
Sedang-banyak
|
Banyak
|
Persiapan darah
|
Type specific &
crossmatch
|
Type specific
|
Emergency
|
Operasi
|
Mungkin
|
Sangat mungkin
|
Hampir pasti
|
Kehadiran dini ahli bedah
|
Perlu
|
Perlu
|
Perlu
|
Keberhasilan manajemen syok hemoragik atau lebih khusus lagi
resusitasi cairan bisa dinilai dari parameter-parameter berikut:
- Capilary
refill time < 2 detik
- MAP
65-70 mmHg
- O2
sat >95%
- Urine
output >0.5 ml/kg/jam (dewasa) ; > 1 ml/kg/jam (anak)
- Shock
index = HR/SBP (normal 0.5-0.7)
- CVP
8 to12 mm Hg
- ScvO2 > 70%
IV. Transfusi
Darah 13
Tujuan utama transfusi darah adalah memperbaiki
kemampuan mengangkut oksigen dari volume darah. Pemberian darah juga tergantung
respon penderita terhadap pemberian cairan.
a). Pemberian darah packed cell vs darah
biasa
Tujuan utama transfusi darah:
memperbaiki kemampuan mengangkut oksigen dari volume darah. Dapat diberikan
darah biasa maupun packed cell.
Pemberian cairan adekuat dapat memperbaiki cardiac output tetapi tidak memperbaiki oksigensi sebab tidak ada
penambahan jumlah dari media transport oksigen yaitu hemoglobin. Pada keadaan
tersebut perlu dilakukan tranfusi. Beberapa indikasi pemberian tranfusi PRC
adalah:16
1.
Jumlah
perdarahan diperkirakan >30% dari volume total atau perdarahan derajat III
2.
Pasien
hipotensi yang tidak berespon terhadap 2 L kristaloid
3.
Memperbaiki delivery oksigen
4.
Pasien kritis
dengan kadar hemoglobin 6-8 gr/dl.
Fresh frozen plasma diberikan
apabila terjadi kehilangan darah lebih dari 20-25% atau terdapat koagulopati
dan dianjurkan pada pasien yang telah mendapat 5-10 unit PRC. Tranfusi platelet
diberikan apada keadaan trombositopenia (trombosit <20.000-50.000/mm15)
dan perdarahan yang terus berlangsung. Berikut indikasi dan unit pemberian:18
Tabel 2.3.
Indikasi dan unit pemberian tranfusi produk darah18
b.)
Darah crossmatch, jenis spesifik
dan tipe O
-
Lebih baik darah yang sepenuhnya crossmatched.
-
Darah tipe spesifik dipilih untuk penderita yang responnya sementara atau
singkat.
-
Jika darah tipe spesifik tidak ada, maka packed cell tipe O dianjurkan untuk penderita dengan pendarahan exsanguinating.
c.)
Pemanasan cairan plasma dan kristaloid
Hipotermia
harus dihindari dan dikoreksi bila penderita saat tiba di RS dalam keadaan
hipotermi. Untuk mencegah hipotermi pada penderita yang menerima volume
kristaloid adalah menghangatkan cairannya sampai 39˚C sebelum digunakan.
d.) Autotransfusi
Pengumpulan
darah keluar untuk autotransfusi sebaiknya dipertimbangkan untuk penderita
dengan hemothoraks berat.
e.) Koagulopati
Koagulopati
jarang ditemukan pada jam pertama.
Penyebab koagulopati:
-
Transfusi masif akan menghasilkan dilusi platelet dan faktor-faktor
pembekuan
-
Hipotermi menyebabkan gangguan agregasi platelet dan clotting cascade.
f.) Pemberian Kalsium
Kalsium
tambahan dan berlebihan dapat berbahaya.
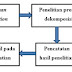
Tatalaksana Syok hemoragik (Gambar 2.6)19
G. Komplikasi
Komplikasi
paling umum pada syok hemoragik adalah penggantian volume yang tidak adekuat.
a/ Pendarahan yang berlanjut
Pendarahan
yang tidak terlihat adalah penyebab paling umum dari respon buruk penderita
terhadap cairan, dan termasuk kategori respon sementara.
b/ Kebanyakan cairan (overload) dan
pemantauan CVP (central venous pressure)
Setelah
penilaian penderita dan pengelolaan awal, resiko kebanyakan cairan diperkecil
dengan memantau respon penderita terhadap resusitasi, salah satunya dengan CVP.
CVP merupakan pedoman standar untuk menilai kemampuan sisi kanan jantung untuk
menerima beban cairan.
c/ Menilai masalah lain
Jika penderita tidak memberi respon terhadap
terapi, maka perlu dipertimbangkan adanya tamponade jantung, penumothoraks
tekanan, masalah ventilator, kehilangan cairan yang tidak diketahui, distensi
akut lambung, infark miokard, asidosis diabetikum, hipoadrenalisme dan syok
neurogenik. Beberapa medikasi lain yang
diperlukan adalah pemberian antibiotik dan antasida atau H2 blocker. Pasien syok perdarahan memiliki
resiko terjadinya sepsis akibat iskemi pada sistem saluran cerna. Pemberian
antasida atau H2 blocker
bertujuan untuk mengurangi stress ulcer.18
d/ Sekuele neurologis
e/ Kematian
DAFTAR PUSTAKA
Udeani J. Shock, Hemorrhagic. 2008 [cited November 26th 2011]. http://emedicine.medscape.com/article/432650-overview
Krausz. Initial Resuscitation Of Hemorrhagic Shock. World Jurnal of Emergency Surgery. 2006. 1-14
American College of Surgeons Committe On Trauma. Advanced Trauma Life Support Untuk Dokter. 1997. 89-115
Anderson SP, Wilson LM. Patofisiologi konsep klinis proses-proses penyakit jilid 1, edisi 4.1995. Jakarta: EGC.
Stern SA. Low-volume fluid resuscitation for presumed hemorrhagic shock: Helpful or harmful? Curr Opin Crit Care 7:422, 2001
Japardi, Iskandar. 2002. Manifestasi Neurologik Shock Sepsis. http://library.usu.ac.id/download/fk/bedah-iskandar%20japardi20.pdf
Franklin C M, Darovic G O, Dan B B. Monitoring the Patient in Shock. Dalam buku: Darovic G O, ed, Hemodynamic Monitoring: Invasive and Noninvasive Clinical Application. USA : EB. Saunders Co. 1995 ; 441 - 499.
Schwarz A, Hilfiker ML.Shock. update October 2004 http:/www/emedicine.com/ped/topic3047
Patrick D. At a Glance Medicine, Norththampon : Blackwell Science Ltd, 2003
Bartholomeusz L, Shock, dalam buku: Safe Anaesthesia, 1996; 408-413Kolecki P, author. Hypovolemic shock [monograph on the Internet]. Washington:Medscape reference; 2010 [cited 2011 Nov 29]. Available from: http://emedicine.medscape.com/article/760145-treatment American College of Surgeons Committe On Trauma. Advanced Trauma Life Support Untuk Dokter. 1997. 89-115
Rifki. Syok dan penanggulangannya. FKUA. Padang.1999
Krausz. Initial Resuscitation Of Hemorrhagic Shock. World Jurnal of Emergency Surgery. 2006. 1-14
Martel MJ. Hemorrhagic shock. J Obstet Gynaecol Can. Vol 24 (6). 2002. 504-11
Stern SA. Low-volume fluid resuscitation for presumed hemorrhagic shock: Helpful or harmful? Curr Opin Crit Care 7:422, 2001
Bozeman P W. Shock, Hemorrhagic. 2007 [cited Mei 10th 2011]. http://www.emedicine.com
Demling RH, Wilson RF. Decision making in surgical care. B.C. Decker Inc. 1988.64
Brandler ES, editor. Cardiogenic shock in emergency medicine [monograph on the Internet]. Washington:Medscape reference; 2010 [cited 2011 Nov 29]. Available from: http://emedicine.medscape.com/article/759992-treatment
Lenneman A, Ooi HH, editors. Cardiogenic shock. [monograph on the Internet]. Washington:Medscape reference; 2010 [cited 2011 Nov 29]. Available from: http://emedicine.medscape.com/article/152191-treatment
Suryono B. Diagnosis dan pengelolaan syok pada dewasa. [Clinical updates emergency case]. FK UGM: RSUP dr. Sadjito, 2008









0 komentar:
Posting Komentar